パニック障害(パニック症)とは?発作の症状・原因から治療法・日常の対処法まで網羅

著者: フラカラ編集部
このコラムのまとめ
パニック障害の症状(動悸・息苦しさ・めまい等)や原因、なりやすい人の特徴、治療法(SSRI・認知行動療法)、発作時の対処法、仕事との両立まで解説。予期不安や広場恐怖への対策、再発予防のセルフケアも紹介します。
パニック障害(パニック症)とは——「死ぬかもしれない」恐怖の正体
「突然、心臓が激しく脈打ち、息が苦しくなる……。このまま死んでしまうのではないか」。
パニック発作の恐怖は、体験した人にしか分からない想像を絶するものです。しかし、まず最初にお伝えしたいのは、パニック発作は「命の危険がある異常事態」ではなく、脳の誤作動による一時的なサインだということです。
正体さえ分かれば、適切な治療と対処法で、その恐怖をコントロールできるようになります。まずは、パニック障害を乗り越えるための「3つの原則」を以下の図で整理しました。
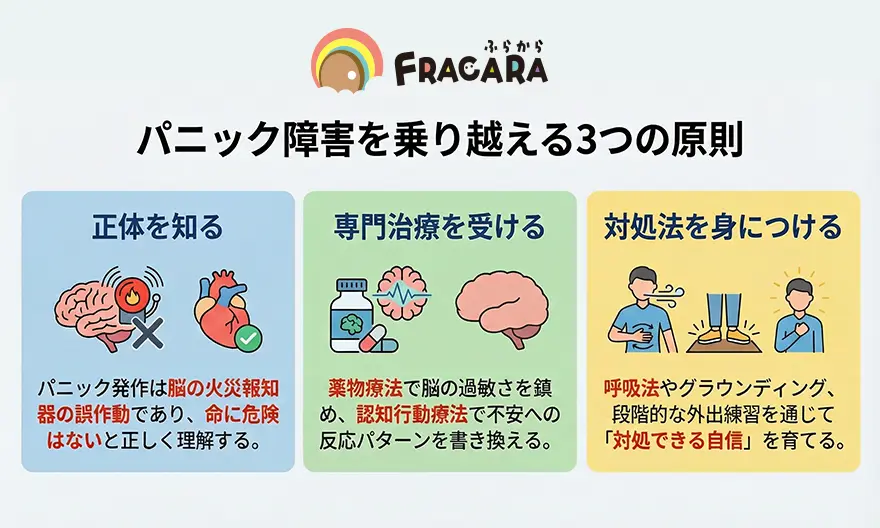
いかがでしたでしょうか。
パニック障害は、意志の力だけで耐えるものではありません。薬で脳の過敏さを鎮めながら、呼吸法などの対処法を一つずつ身につけていくことが、回復への着実なステップとなります。「また発作が起きたらどうしよう」という予期不安が、行動範囲を狭めてしまうこともあるでしょう。
しかし、対処できる自信を少しずつ育てていけば、必ず自分のペースを取り戻せる日が来ます。ここからは、発作のメカニズムと、自分を守るための具体的な練習法を詳しく解説していきます。
突然の激しい動悸、息が吸えない感覚、全身を突き抜ける恐怖——パニック障害(パニック症)は、予測できないタイミングで「パニック発作」が繰り返し起こる精神疾患です。発作のピーク時には「このまま死んでしまうのではないか」という圧倒的な恐怖に襲われますが、実際に命に関わることはありません。
国立精神・神経医療研究センターの「こころの情報サイト」によると、パニック障害の生涯有病率は約1.5〜3.5%で、日本国内でも100人に2〜3人が生涯のうちに経験する計算です。女性の発症率は男性の約2〜3倍とされており、20代〜30代での発症が最も多い疾患です。
出典:
精神科医
パニック発作とは——10分でピークに達する「嵐」
パニック発作は、何の前触れもなく突然始まり、10分程度で症状のピークに達するのが特徴です。嵐のように激しい症状は、通常20〜30分で収まります。しかし本人にとっては数時間にも感じられるほど苦しい体験です。
- まったく予測できないタイミングで発生する(仕事中、就寝前、リラックス中にも起きる)
- 症状は急激に強まり、数分で頂点に達する
- 「このまま心臓が止まるのではないか」「気が狂ってしまうのではないか」という圧倒的な恐怖を感じる
- 発作自体で命を落とすことはないが、本人には「死の瀬戸際」と同じ体験
パニック発作の具体的な症状——身体と心の両面に現れる
DSM-5(精神疾患の診断・統計マニュアル第5版)では、以下の13症状のうち4つ以上が突然出現した場合にパニック発作と定義されています。
- 心臓血管系:激しい動悸、心拍数の急上昇、胸の痛みや圧迫感
- 呼吸器系:息苦しさ、窒息するような感覚、喉が詰まる感じ
- 神経系:めまい、ふらつき、手足のしびれ、身体の震え
- 自律神経系:大量の発汗、吐き気、腹部の不快感、冷感や熱感
- 心理症状:現実感の喪失(自分が自分でないような感覚)、コントロールを失う恐怖、死への恐怖
これらの身体症状は心筋梗塞や喘息発作と酷似しているため、多くの人が最初に救急外来を受診します。心電図や血液検査で「異常なし」と告げられ、内科を転々としたあとに精神科にたどり着く——これはパニック障害の典型的な受診パターンです。
パニック障害の3つの柱——「発作」「予期不安」「広場恐怖」
パニック障害は、パニック発作だけで完結する病気ではありません。発作の後に生まれる「予期不安」と「広場恐怖」を含めた3つの要素が、互いに悪循環を形成することで生活全体を蝕んでいきます。
| 要素 | 内容 | 日常生活への影響 |
|---|---|---|
| パニック発作 | 突然の激しい身体・心理症状の発生 | 発作そのものの苦痛に加え、「次はいつ起きるのか」という恐怖の種になる |
| 予期不安 | 「また発作が起きるのではないか」という持続的な恐怖 | 常に不安がつきまとい、外出前の緊張、睡眠の質の低下を招く |
| 広場恐怖 | 発作が起きたとき逃げられない・助けが得られない状況を避ける行動 | 電車・エレベーター・人混みを回避→行動範囲が極端に狭まる→社会的孤立 |
広場恐怖はパニック障害患者の約3分の2以上に見られるとされ、重症化すると自宅から一歩も出られなくなるケースもあります。「怖いから避ける→避けるから克服できない→ますます怖くなる」という負のスパイラルを断ち切ることが、治療の重要なターゲットになります。
パニック障害当事者(30代・女性)
パニック障害は放置すると行動範囲がどんどん狭まり、うつ病を併発するリスクも高まります。一方で、早期に適切な治療を受ければ回復の見込みは十分にある疾患です。「気のせい」「根性が足りない」と片づけず、心療内科や精神科への受診が回復への第一歩になります。
パニック障害の原因——「脳の誤作動」はなぜ起きるのか
パニック障害の正確な原因は2026年3月時点でも完全には解明されていませんが、単一の原因で発症するのではなく、生物学的要因・心理的要因・環境的要因が複合的に絡み合って発症すると考えられています。
脳内メカニズム——扁桃体と神経伝達物質の暴走
パニック発作の"震源地"は、脳の奥深くにある扁桃体(へんとうたい)です。扁桃体は「危険か安全か」を瞬時に判断する"警報センター"の役割を担っていますが、パニック障害ではこのセンターが過敏になり、実際には安全な状況でも「危険だ!」と誤報を出してしまいます。
- 扁桃体の過活動:脳画像研究で、パニック障害の患者は恐怖刺激に対する扁桃体の反応が過剰であることが確認されています。
- セロトニン・ノルアドレナリンの不均衡:不安を抑制するセロトニンの機能低下と、覚醒・興奮を司るノルアドレナリンの過剰放出が、発作の引き金になると考えられています。SSRIがパニック障害に有効なのは、セロトニンの働きを底上げするためです。
- GABA(γ-アミノ酪酸)の不足:脳の"ブレーキ役"であるGABAの機能が低下すると、神経の興奮が抑えきれなくなり、パニック発作が生じやすくなります。
遺伝的要因——家族歴がリスクを高める
パニック障害には遺伝的な素因が関与していることが双子研究などから示唆されています。家族(一親等)にパニック障害の患者がいる場合、発症リスクは一般人口の約4〜8倍に上昇するとの報告があります。ただし、「パニック障害の遺伝子」が単独で存在するわけではなく、不安になりやすい体質(不安脆弱性)が遺伝し、そこに環境要因が重なることで発症に至ると考えられています。
心理的・環境的要因——ストレスが「最後の一押し」になる
生物学的な素因があっても、それだけで発症するとは限りません。発症のトリガーになりやすいのが、心理的・環境的ストレスです。
- 慢性的な過労やストレス:長期間にわたる仕事のプレッシャーや人間関係の緊張が、ストレスホルモン(コルチゾール)の慢性的な上昇を招き、脳のストレス応答システムを過敏化させます。
- トラウマ体験:事故、災害、虐待、離別などの強い精神的ショックが、扁桃体の過敏化を引き起こすことがあります。
- 大きなライフイベント:転職、引っ越し、結婚、出産——たとえ「おめでたい」出来事であっても、環境の急変は脳にとって大きなストレスになり得ます。
ライフスタイルの影響——カフェイン・睡眠不足・アルコール
日常の生活習慣も、発作の頻度や強度に無視できない影響を与えます。とくにカフェインはノルアドレナリンの分泌を刺激するため、パニック障害の患者では少量でも発作を誘発する可能性があります。コーヒーだけでなく、エナジードリンクや紅茶、緑茶に含まれるカフェインにも注意が必要です。
慢性的な睡眠不足は脳の感情制御機能を低下させ、過度のアルコール摂取は離脱時(酔いが覚める過程)にノルアドレナリンの急上昇を招きます。いずれもパニック発作のリスクを押し上げる要因です。
パニック障害になりやすい人の特徴——性格・年齢・体質の関係
パニック障害は誰にでも起こり得る疾患ですが、発症しやすい傾向を持つ人がいることも事実です。「自分に当てはまるかも」と感じた場合、それは弱さの証拠ではなく、予防や早期対処のための貴重な情報です。
性格的傾向——真面目で責任感の強い人ほどリスクが高い
パニック障害を発症する人の性格には、いくつかの共通項が見られます。
- 完璧主義:「80点では納得できない」「ミスは許されない」と自分に高い基準を課し続ける。その緊張状態が脳の警報システムを慢性的に刺激します。
- 真面目で責任感が強い:頼まれた仕事を断れず、体調が悪くても無理を通してしまう。限界を超えてから崩れるパターンが多いのが特徴です。
- 繊細で感受性が高い(HSP傾向):他人の感情や環境の変化に敏感で、些細な刺激にも強く反応する。その分、脳が処理するストレスの総量が大きくなりやすい。
- 心配性・不安を抱え込みやすい:まだ起きていない問題を先回りして心配し、常に緊張状態にある。これが「予期不安」と結びつきやすくなります。
パニック障害当事者(30代・女性)
年齢・性別による発症リスクの違い
パニック障害は10代後半〜40代に発症するケースが大半を占め、とくに20代〜30代にピークがあります。女性の発症率は男性の約2〜3倍で、ホルモンバランスの変動(月経周期、妊娠・出産、更年期)が影響していると考えられています。
身体的素因——自律神経の不安定さ
もともと自律神経のバランスが崩れやすい体質の人は、ストレスに対する身体反応が大きくなりやすく、パニック発作の閾値(いきち)が低い傾向があります。過換気症候群(過呼吸)の既往がある人や、めまい・立ちくらみを起こしやすい人は、パニック障害との親和性が高いとされています。
パニック発作が起きやすい状況——「逃げ場がない」と脳が感じるとき
パニック発作は「いつ起きるか分からない」のが本質ですが、統計的に見ると発作が誘発されやすい状況パターンがあります。自分の"地雷"を事前に把握しておくことが、予防と安心感の確保につながります。
閉鎖空間・人混み——「逃げられない」という知覚が引き金に
パニック発作を最も誘発しやすいのは、「ここで発作が起きたら逃げられない」「助けが来ない」と脳が感じる状況です。
- 満員電車・バス:身動きが取れない、途中で降りられない、他人との物理的距離が近すぎる——複数の不安要素が重なる"最難関"の環境です。
- エレベーター:狭い密閉空間で、ドアが開くまで脱出できないという事実が恐怖を増幅させます。
- 映画館・コンサート会場・飛行機:着席して身動きが制限される状況、かつ途中退出が周囲の注目を集める——この「逃げにくさ」が発作を呼びやすくなります。
- 美容院・歯科治療中:椅子に固定される、自分のタイミングで立てない、という状況が不安トリガーになるケースも少なくありません。
意外な落とし穴——リラックスしているときにも起きる
「リラックスしている夜に突然発作が起きた」——これはパニック障害の患者から頻繁に聞かれる訴えです。矛盾しているように思えますが、長期間の緊張やストレスが続いた後、身体が弛緩する過程で蓄積されたストレスが一気に放出されるメカニズムが関与していると考えられています。入浴中、就寝直前、休日の昼下がり——こうした「安全なはずの場面」で起きる発作は、本人にとって「もうどこにいても安全じゃない」という絶望感を強め、予期不安を一層悪化させます。
精神科医
過去の発作の記憶——「条件づけ」が恐怖を固定する
一度パニック発作を経験した場所や状況に再び直面すると、その記憶が呼び起こされ、「また起きるに違いない」という予期不安が実際の発作を誘発することがあります。これは心理学でいう「古典的条件づけ」のメカニズムで、発作の経験と特定の場所が脳内で結びつくことによって生じます。この悪循環を断つことが、治療(とくに暴露療法)の重要な目的のひとつです。
パニック障害の治療法——薬と心理療法の「二刀流」が基本
パニック障害は、適切な治療を受ければ多くの人が回復に向かえる疾患です。治療の柱は「薬物療法」と「精神療法(とくに認知行動療法)」の二本立てで、両方を組み合わせることで治療効果が最も高まることが、複数のメタアナリシス(研究の統合分析)で示されています。
薬物療法——「脳の誤報」を薬で鎮める
パニック障害の薬物療法で中心的な役割を果たすのは、SSRI(選択的セロトニン再取り込み阻害薬)です。
- SSRI(第一選択薬):脳内のセロトニン濃度を高め、扁桃体の過活動を抑える作用があります。パニック発作だけでなく、予期不安や広場恐怖にも効果を発揮します。日本で処方されることが多いのはパロキセチン(パキシル®)やセルトラリン(ジェイゾロフト®)です。効果が安定するまで2〜4週間かかるため、飲み始めの時期に「効いていない」と感じても、自己判断で中止しないでください。
- ベンゾジアゼピン系抗不安薬(短期使用):アルプラゾラム(ソラナックス®)などは即効性があり、発作時の頓服(とんぷく)として使われます。ただし、依存性・耐性のリスクがあるため、長期連用は推奨されていません。SSRIが安定するまでの"つなぎ"として位置づけられるのが一般的です。
薬物療法で最も注意すべき点は、「調子が良くなったから」と自己判断で急に薬を中止しないこと。離脱症状(めまい、イライラ、電気が走るような感覚)や症状の再燃を招くリスクがあります。減薬は必ず主治医の指示のもと、段階的に行ってください。
精神療法——考え方と行動パターンを書き換える
薬が「脳の化学的なバランス」を整えるものだとすれば、精神療法は「恐怖への反応パターン」を書き換える治療です。
- 認知行動療法(CBT):パニック障害の治療で最もエビデンスが豊富な心理療法です。「動悸がする→心臓が止まるかもしれない→死ぬ!」という破局的な思考の連鎖を、「動悸がする→パニック発作の症状だ→命に危険はない→じきに収まる」というリアルな認知に置き換えるトレーニングを行います。
- 暴露療法(エクスポージャー):パニック発作を恐れて避けていた状況に、安全な条件のもとで段階的に触れていく治療法です。「電車に乗れない」人であれば、まず駅のホームに立つ→1駅だけ乗る→2駅に増やす——と少しずつステップアップし、「ここにいても発作は起きない(起きても大丈夫)」という実体験を脳に刻みます。
- マインドフルネス呼吸法:「今この瞬間」の呼吸に意識を集中させることで、将来の不安(予期不安)から注意をそらし、自律神経のバランスを整える手法です。CBTの補助的アプローチとして取り入れるクリニックが増えています。
パニック障害当事者(30代・女性)
生活習慣の改善——治療効果を底上げする「第三の柱」
薬物療法と精神療法に加えて、生活習慣の見直しも治療効果を大きく左右します。
- 睡眠の優先確保:6〜8時間の睡眠を安定的に取ることが、脳の感情制御機能を維持するうえで不可欠です。就寝・起床時間をできるだけ固定しましょう。
- カフェインの段階的カット:コーヒー、エナジードリンク、紅茶を一気にゼロにする必要はありませんが、1日の摂取量を意識的に減らすことで発作頻度が下がる人は多くいます。
- 有酸素運動の導入:ウォーキングやジョギングなどの有酸素運動は、セロトニン分泌を促進し、不安を軽減するエビデンスがあります。週3回・30分程度から始めてみてください。
- アルコールの制限:飲酒は一時的に不安を緩和しますが、アルコールの離脱過程でノルアドレナリンが急上昇し、翌日以降にパニック発作を誘発するリスクがあります。
パニック発作が起きたときの対処法——「嵐」を乗り越えるための技術
パニック発作は避けようとすればするほど恐怖が膨らみます。逆に、「発作が来ても対処できる」という自信があると、予期不安そのものが軽くなります。ここでは、発作時に自分自身で行える対処法と、周囲の人ができるサポートを紹介します。
自分でできる呼吸法と注意の切り替え
パニック発作時は過呼吸に陥りやすく、「息が吸えない」と感じるとさらに恐怖が加速します。ポイントは「吸うこと」よりも「ゆっくり吐くこと」に集中することです。
- 4-7-8呼吸法:鼻から4秒かけて吸い、7秒間息を止め、8秒かけて口からゆっくり吐き出す。吐く時間を長くすることで副交感神経が優位になり、心拍数が落ち着きます。
- 5-4-3-2-1グラウンディング:目に見えるもの5つ、聞こえる音4つ、触れているもの3つ、匂い2つ、味1つ——五感を使って「今この瞬間」に意識を引き戻し、パニックの思考スパイラルを断ち切ります。
- 水を一口飲む:冷たい水を一口含むと、迷走神経が刺激されて心拍数が落ち着くことがあります。ペットボトルの水を常にカバンに入れておくだけで、安心材料になります。
パニック障害当事者(40代・男性)
周囲の人ができるサポート——「何をしないか」も大事
パニック発作を起こしている人を前にすると、周囲も動揺しがちです。しかし、対応を間違えると本人の恐怖を増幅させてしまいます。「何をするか」と同じくらい「何をしないか」が重要です。
| やるべきこと | 避けるべきこと |
|---|---|
| ・穏やかな声で「大丈夫、私がいるよ」と伝える ・「命に危険はないよ。発作は必ず収まるよ」と事実を繰り返す ・一緒にゆっくり呼吸するよう促す ・静かで人目の少ない場所へ誘導する ・水を渡す |
・「気にしすぎだ」「大げさだ」と否定する ・「落ち着け!」と命令口調で叫ぶ ・大勢で取り囲む ・無理に紙袋で口を覆わせる(過呼吸への紙袋法は現在推奨されていません) |
発作は通常20〜30分で収まります。「ただそばにいる」「静かに見守る」——それだけでも、本人にとっては大きな安心になります。
パニック障害と仕事・日常生活——「逃げ場」を確保しながら社会と繋がる
パニック障害があっても、仕事を続けている人はたくさんいます。鍵になるのは、「症状をゼロにしてから社会復帰する」のではなく、「症状があっても対処できる環境を整える」という発想の転換です。
仕事と両立するための具体的な工夫
パニック障害を抱えながら働く際に有効な工夫を、職場環境・通勤・業務の3つの観点から整理します。
- 通勤のストレスを減らす:時差出勤でラッシュを避ける、在宅勤務を週に数日取り入れる、自転車通勤に切り替える——「電車に乗らなければならない」という絶対条件を外すだけで、予期不安は大幅に軽減されます。
- 「逃げ道」のある席を確保する:出入り口に近い席、窓際の開放的な席など、「いつでも席を立てる」という安心感が発作の予防につながります。上司や総務に事情を伝え、席の変更を相談してみてください。
- 会議中の退出ルールを事前に共有する:「体調が悪くなったら無言で退出してよい」というルールを、信頼できる上司や同僚と事前に決めておくと、会議への恐怖が和らぎます。
- 「休む勇気」を処方箋だと思う:調子が悪い日に無理して出社し、職場で発作を起こすと、その場所がパニックの条件づけの対象になり、出社そのものが恐怖の対象に変わります。調子が悪い日は休む——これは"甘え"ではなく、長期的に働き続けるための戦略的判断です。
職場への伝え方——「病名」より「対処法」をセットで
パニック障害があることを職場に伝えるかどうかは、個人の状況によります。ただし、配慮が必要な場合は、伝えたほうが結果的に働きやすくなるケースが多いのも事実です。
- 伝える相手を選ぶ:まずは直属の上司か人事担当者、あるいは産業医に。全員に公表する必要はありません。
- 「病名」ではなく「困りごとと対処法」をセットで伝える:「パニック障害です」だけでは、相手は何をすればいいか分かりません。「突然動悸や息苦しさが出ることがありますが、命に危険はありません。その場合は5分ほど席を外させてください。呼吸を整えれば戻れます」——このレベルの具体性があると、相手も安心して受け止められます。
パニック障害当事者・会社員(30代・女性)
再発予防のセルフケア——「治った後」が本当の勝負
パニック障害は、治療で症状が改善した後も再発リスクがゼロになるわけではありません。「治った後」こそ、セルフケアの質が問われます。
- 服薬の自己中断をしない:症状が安定してからも、医師の指示があるまで服薬を続けてください。SSRIの場合、症状消失後も6ヶ月〜1年は継続することが一般的に推奨されています。
- 「前兆リスト」を作っておく:自分の再発パターン(睡眠の乱れ、カフェイン量の増加、予期不安の再出現など)をリスト化し、サインが出たら速やかに主治医に相談する習慣をつけましょう。
- 認知行動療法で学んだスキルを"筋トレ"のように続ける:CBTの効果は「学んだ瞬間」ではなく「日常で使い続けること」で定着します。呼吸法やグラウンディングは、調子が良い日にも練習しておくと、いざというときの精度が上がります。
よくある質問——パニック障害にまつわる疑問と不安に答える
パニック障害は完治しますか?
「完治」の定義にもよりますが、適切な治療を受ければ多くの人が発作のない(あるいは極めて稀な)状態まで回復できます。厳密には「寛解(かんかい)」——症状がほぼなくなり、日常生活に支障がない状態——を目指すのが現実的なゴールです。発作が完全にゼロにならなくても、「来ても対処できる」という自信がつけば、生活の質は大きく改善します。
薬はいつまで飲み続ける必要がありますか?
服薬期間は症状の重さや回復の経過により個人差がありますが、一般的には症状が安定してから6ヶ月〜1年程度の継続が推奨されています。減薬・中止のタイミングは主治医と相談しながら、数週間〜数ヶ月かけて段階的に行います。
自己判断での急な断薬は、離脱症状や症状再燃のリスクがあるため絶対に避けてください。「薬をやめたい」と感じたら、まず主治医にその気持ちを伝えることが第一歩です。
一人で外出できるようになりますか?
はい、段階的なアプローチによって多くの方が行動範囲を取り戻しています。認知行動療法の暴露技法を使い、「自宅の周りを5分歩く→コンビニまで行く→1駅だけ電車に乗る」と少しずつステップアップしていくのが王道です。
パニック障害当事者(40代・男性)
パニック障害は遺伝しますか?
パニック障害には遺伝的要素があることが研究で示されていますが、「親がパニック障害なら子どもも必ず発症する」わけではありません。
家族に発症者がいる場合、発症リスクは一般の約4〜8倍に上がるとの報告がありますが、あくまで「なりやすい体質」が受け継がれるのであり、環境要因やストレスマネジメントによってリスクは軽減できます。
まとめ——パニック障害は「付き合い方」を覚えれば怖くなくなる
パニック障害は、命に関わる病気ではありません。しかし、「死ぬかもしれない」と感じるほどの恐怖を繰り返し経験し、行動範囲が狭まり、社会から遠ざかっていく——その苦しみは本物です。
この記事でお伝えしたかったことは、3つに集約されます。
- 正体を知ること。パニック発作は「脳の火災報知器の誤作動」であり、実際の火事ではない。この理解だけで恐怖の質は変わります。
- 治療を受けること。SSRIと認知行動療法の組み合わせで、多くの人が「発作が来ても対処できる」状態に到達しています。早期の受診が回復を早めます。
- 「対処できる自分」を育てること。呼吸法、グラウンディング、暴露の段階的ステップアップ——これらは筋トレと同じで、練習した分だけ確実に力がつきます。
パニック障害はあなたの人生のすべてではありません。嵐はいつか過ぎます。そして嵐の乗り越え方を知っている人は、次の嵐を恐れなくなります。
一人で抱え込まず、心療内科や精神科の専門医に相談してください。治療は「弱さの証拠」ではなく、「自分の人生を取り戻すための行動」です。










