慢性疲労症候群(ME/CFS)とは?制度・治療・仕事との両立を当事者目線で解説

著者: フラカラ編集部
このコラムのまとめ
慢性疲労症候群(ME/CFS)は、休んでも回復しない強い疲労が半年以上続く神経免疫系の疾患です。本記事では症状や診断基準、障害年金・傷病手当金などの公的支援制度、就労移行支援の活用法、職場での合理的配慮の引き出し方、治療とセルフケアの実践ポイントまで、2026年時点の情報をもとに網羅的にまとめています。
慢性疲労症候群(ME/CFS)の基礎知識
「今日は調子が良いから」と無理をして動き、翌日に激しい倦怠感で動けなくなる。そんな「アクセルとブレーキの踏み間違い」に悩んでいませんか?慢性疲労症候群の就労において、根性や気合いは禁物です。大切なのは、自分のエネルギー残量を客観的に把握し、常に「余力」を残しながら活動量をコントロールする「ペーシング」の徹底です。
まずは、慢性疲労症候群の方が無理なく働き続けるための「3つの柱」を以下の図にまとめました。
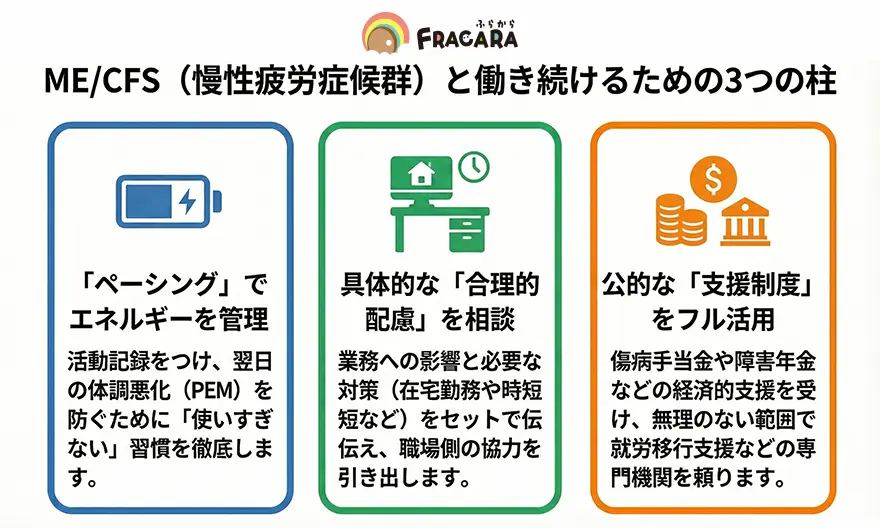
いかがでしたでしょうか。
図でお伝えした通り、無理をしないことは「逃げ」ではなく、長く社会とつながり続けるための最も重要な戦術です。慢性疲労症候群と働く道のりは、決して平坦ではありません。
ですが、エネルギーを正しく管理し、制度や周囲の力を借りれば、今のあなたにできるペースで社会と歩むことは十分に可能です。まずは今日から、「使いすぎない習慣」を一緒に作っていきましょう。
「ただの疲れ」と混同されがちな慢性疲労症候群。しかしその実態は、WHO(世界保健機関)が神経系疾患(ICD-10:G93.3)に分類する、れっきとした身体疾患です。まずは病態の全体像を押さえておきましょう。
慢性疲労症候群とは何か——「怠け」ではない生物学的疾患
慢性疲労症候群(Chronic Fatigue Syndrome:CFS)は、筋痛性脳脊髄炎(Myalgic Encephalomyelitis:ME)とも呼ばれます。国際的には「ME/CFS」と併記されることが一般的になりつつあります。
最大の特徴は、日常のささいな活動でも症状が急激に悪化する「労作後倦怠感(PEM:Post-Exertional Malaise)」です。買い物に出かけただけで翌日寝込む、会話を30分続けるだけで頭がまったく回らなくなる——こうした症状が何ヶ月も、ときには何年も続きます。
日本国内の患者数は人口の0.1〜0.3%程度と推定され、約12万〜38万人が罹患している可能性があるとされています。女性の発症率が男性の2〜4倍高い傾向があり、20〜40代の働き盛りに発症するケースが目立ちます。
神経内科医
主な症状——疲労だけではない多彩な身体症状
ME/CFSの症状は疲労感だけにとどまりません。複数の身体システムにまたがる、多彩な症状が同時に現れます。
- 労作後倦怠感(PEM):軽い活動の後に症状が著しく悪化し、回復までに数日〜数週間かかることがある。ME/CFSを他の疲労疾患と区別する最も重要な特徴
- 睡眠障害:何時間眠っても疲れが取れない「非回復性睡眠」が典型的。入眠困難や中途覚醒を伴う場合も多い
- 認知機能障害(ブレインフォグ):思考がぼやける、言葉が出てこない、短期記憶が保てないなど。仕事への影響が特に大きい症状の一つ
- 起立不耐症:立ち上がるとめまいや動悸がひどくなる。通勤電車で立っていられないケースも珍しくない
- 筋肉痛・関節痛・頭痛:炎症反応とは異なる、移動性の痛みが繰り返し現れる
- 光・音・化学物質への過敏症:オフィスの蛍光灯や同僚の香水で症状が悪化する場合がある
症状の重さには大きな個人差があり、軽症であれば仕事をセーブしながら生活できる方もいれば、重症化すると寝たきりに近い状態になる方もいます。厚生労働省の研究班の調査では、患者の約25〜30%が日常生活に重度の支障をきたしているとされています。
診断基準と受診先——「たらい回し」を避けるために
ME/CFSには現時点で特異的な血液検査やバイオマーカーが確立されていません。診断は、他の疾患を除外したうえで、症状のパターンと持続期間から総合的に判断する「除外診断」が基本です。
日本では厚生労働省の研究班が策定した診断基準のほか、国際的にはカナダ基準(2003年)や米国医学アカデミー(IOM)基準(2015年)が広く使われています。いずれの基準でも、6ヶ月以上の持続する疲労、労作後倦怠感、非回復性睡眠、認知機能障害が中核症状として挙げられています。
受診先としては、総合内科や神経内科、膠原病内科がまず候補になります。ただし、ME/CFSに精通した医師はまだ多くありません。日本医療研究開発機構(AMED)の研究班が公開している医療機関リストや、患者会の情報を参考にすると、専門的な診療を受けられる可能性が高まります。
「内科で異常なしと言われた」「精神科を勧められた」——そんな経験をお持ちの方は少なくありません。一度の受診で諦めず、ME/CFSを診療対象としている医療機関をあたってみてください。
原因と発症メカニズム——解明が進む研究の最前線
ME/CFSの正確な原因はまだ完全には解明されていませんが、近年の研究で複数の生物学的異常が報告されています。
有力な仮説として挙がっているのは、ウイルスや細菌感染をきっかけとした免疫系の持続的な活性化、自律神経系(特に交感神経)の調節障害、脳内の神経炎症、エネルギー代謝の異常などです。新型コロナウイルス感染後の後遺症(Long COVID)とME/CFSの症状に重なりが多いことが注目され、両者に共通する病態メカニズムの研究が加速しています。
多くの患者がインフルエンザや胃腸炎などの感染症の後、あるいは手術や大きな精神的ストレスの後に発症しています。遺伝的な素因と環境要因が組み合わさって発症するという「多因子モデル」が、現時点での最も有力な見方です。
慢性疲労症候群で利用できる公的支援制度
ME/CFSの療養が長引くと、治療費と収入減のダブルパンチが家計を直撃します。「使える制度を知らなかった」というだけで経済的に追い詰められるのはあまりにもったいないことです。ここでは、症状の程度や加入している保険制度に応じて検討すべき公的支援を整理します。
障害年金——ME/CFSでも受給できる可能性がある
「慢性疲労症候群で障害年金は受け取れるのか」という質問は非常に多く寄せられます。結論から言えば、症状が重く日常生活や就労に著しい支障がある場合、受給が認められたケースは実際に存在します。
障害年金には、国民年金加入者が対象の「障害基礎年金」(1級・2級)と、厚生年金加入者が対象の「障害厚生年金」(1級〜3級+障害手当金)があります。初診日にどの年金制度に加入していたかで、申請先と受給額が変わります。
申請において最も重要なのが、主治医に作成してもらう診断書の記載内容です。ME/CFSは検査数値で重症度を示しにくい疾患のため、「一日のうち何時間臥床しているか」「入浴や調理など基本的な家事がどの程度可能か」「労作後にどのような悪化が何日間続くか」といった生活実態を、できるだけ具体的に記載してもらう必要があります。
社会保険労務士
傷病手当金——休職中の生活を支える所得保障
会社員や公務員など、健康保険(協会けんぽ・組合健保・共済組合)に加入している方がME/CFSで働けなくなった場合、傷病手当金の受給対象になります。
支給額は、直近12ヶ月間の標準報酬月額を平均した額の3分の2相当です。支給期間は、支給開始日から通算して1年6ヶ月まで。2022年1月の法改正により、途中で出勤した期間は通算から除外されるようになったため、体調の波が大きいME/CFS患者にとっては以前より使いやすい制度になりました。
受給の条件は、業務外の事由による療養であること、連続する3日間の待期期間を含み4日以上仕事を休んでいること、休業期間中に事業主から給与の支払いがないこと(一部支給の場合は差額が出ることがある)の3点です。
申請は加入している健康保険の窓口で行います。申請書には医師の意見欄と事業主の証明欄があるため、主治医と勤務先の双方に早めに相談しておくとスムーズです。
傷病手当金は「申請しないともらえない」制度です。休職が決まった時点で、人事部門や健康保険組合に手続きの流れを確認してください。国民健康保険の加入者は原則として対象外となる点にも注意が必要です。
出典:
障害者手帳の取得とメリット
ME/CFS単独で障害者手帳を取得するのは容易ではありませんが、二次障害としてうつ病や不安障害などの精神症状が生じている場合、精神障害者保健福祉手帳の申請が検討できます。また、症状により身体的な機能低下がある場合は身体障害者手帳の対象となる可能性もあります。
手帳があると、所得税・住民税の障害者控除、自治体による医療費助成、公共交通機関の運賃割引、障害者雇用枠での就職活動といった支援を受けられるようになります。等級によって受けられるサービスの範囲は異なるため、主治医や市区町村の障害福祉窓口に相談してみてください。
自立支援医療制度——通院費を3割から1割に
自立支援医療制度(精神通院医療)を利用すると、医療費の自己負担が3割から原則1割に軽減されます。ME/CFSに伴う精神症状(うつ、不安障害など)で精神科・心療内科に通院している場合、この制度の対象になる可能性があります。
利用できるのは、指定を受けた医療機関と薬局に限られます。申請は市区町村の障害福祉窓口で行い、主治医の診断書(自立支援医療用)が必要です。所得に応じた月額上限も設定されているため、継続的に通院する方にとっては大きな負担軽減になります。
出典:
生活保護——最後のセーフティネット
療養が長期化して傷病手当金や障害年金の受給期間が終了し、預貯金も底をつきかけている——そうした状況では、生活保護の申請も選択肢に入ります。
申請にあたっては、資産(預貯金・不動産など)の活用、稼働能力の活用、親族からの援助の可否、他の制度の活用がすでに検討済みであることが求められます。「まだ若いから」「働けるはずだ」と窓口で追い返されるケースも報告されていますが、申請は国民の権利です。福祉事務所に直接申請書を提出することができます。
生活保護ケースワーカー
慢性疲労症候群と就労支援
「働きたい気持ちはあるのに、体がついてこない」——ME/CFSの方が就労を考えるとき、最も大きな壁は体力と症状の波です。一人で求人サイトを眺めるよりも、専門の支援機関を「味方」につけた方が、自分に合った働き方にたどり着く確率は格段に上がります。
就労移行支援サービスの使い方
就労移行支援は、障害者総合支援法に基づく福祉サービスで、一般企業への就職を目指す方に最長2年間の訓練と就職活動サポートを提供します。利用料は所得に応じて決まりますが、9割以上の利用者が自己負担ゼロで通所しています。
ME/CFSの方が事業所を選ぶ際にチェックしたいのは、週1〜2日・短時間からの通所が認められるか、体調不良時の欠席や早退に柔軟に対応してもらえるか、在宅訓練プログラムがあるか、という3点です。体調の波が大きい疾患だからこそ、「休んでも責められない環境」かどうかが継続利用の分かれ道になります。
就労移行支援員
ハローワークの専門支援窓口
全国のハローワークには「専門援助部門」と呼ばれる障害者向けの窓口が設置されています。障害者手帳を持っていなくても、医師の診断書や意見書があれば利用可能です。障害特性に配慮した求人の紹介、職業適性の評価、トライアル雇用(試行雇用)制度の案内などが受けられます。
ME/CFSの場合、窓口の職員が疾患について詳しくないことも想定されます。あらかじめ自分の症状と「できること・難しいこと」を書面にまとめて持参すると、相談がスムーズに進みます。
障害者雇用枠という選択肢
障害者手帳を取得している場合、障害者雇用枠での就職活動が選択肢に加わります。障害者雇用のメリットは、採用時点から合理的配慮が前提になっていること。勤務時間の短縮、業務量の調整、通院日の確保といった相談がしやすくなります。
一方で、一般枠に比べて求人の職種や給与水準が限られるという現実もあります。自分にとって何を最優先にするか——安定して働き続けられる環境なのか、収入額なのか、キャリアの方向性なのか——を整理したうえで判断することが大切です。
面接では「できないこと」だけを伝えるのではなく、「こういう環境であれば、こういう成果を出せます」という前向きな提案を加えると、企業側も具体的な配置をイメージしやすくなります。
テレワーク・フレックスなど柔軟な働き方
通勤そのものが大きなエネルギー消費になるME/CFSの方にとって、在宅勤務(テレワーク)は体力温存の切り札です。通勤がなくなるだけで、その分のエネルギーを業務に振り向けられます。
テレワークと相性のよい職種としては、事務・データ入力、ライティング・編集、Webデザイン、プログラミング、カスタマーサポート(チャット対応型)などが挙げられます。フレックスタイム制や時短勤務、隔日勤務といった制度を組み合わせれば、さらに体調の波に合わせやすくなります。
ただし、在宅勤務には「休息と仕事の境界があいまいになる」「体調が悪くても横になれる環境ゆえに、つい無理をしてしまう」というリスクもあります。就業時間と休憩時間をあらかじめ決めておく、作業場所とベッドを物理的に分けるなど、オン・オフの切り替えを仕組みで担保する工夫が欠かせません。
「通える体力がないから働けない」と思い詰める前に、まず在宅で週数時間から始められる働き方がないか、就労支援機関と一緒に探してみてください。
慢性疲労症候群と仕事の両立
ME/CFSを抱えながら働き続けている方は実際に存在します。共通しているのは、「体調が良い日に無理をしない」という一見シンプルなルールを徹底していることです。
ペーシング——限られたエネルギーの「家計簿」をつける
ME/CFSの体調管理で最も重要な概念が「ペーシング」です。自分が一日に使えるエネルギーの総量を把握し、活動と休息を計画的に配分する方法を指します。
イメージとしては、毎朝「エネルギー通貨」が一定額だけ支給され、使い切ったらその日はもう動けない——という感覚です。調子の良い日に「今日はたくさん動ける」と張り切って使いすぎると、翌日以降に「PEM(労作後倦怠感)」として利息付きの請求が来ます。これが患者の間で「ペイバック」と呼ばれる現象です。
リハビリテーション医
職場で理解を得るためのコミュニケーション
ME/CFSは外見からは症状が見えにくい「インビジブル・イルネス(見えない病気)」です。そのため、周囲に理解してもらうには、自分から能動的に情報を伝える必要があります。
伝え方のポイントは、病名よりも「業務への具体的な影響」と「有効な対策」をセットで話すことです。たとえば「慢性疲労症候群です」と言っても相手はピンときませんが、「午後になると集中力が大幅に落ちるため、判断が必要な業務は午前中にまとめさせてほしい」「週の後半に疲労が蓄積するので、水曜に在宅勤務を入れると週全体のパフォーマンスを維持できる」と伝えれば、上司も対応策をイメージしやすくなります。
産業医がいる職場であれば、まず産業医に症状と必要な配慮を説明し、産業医から上司に伝えてもらうルートも有効です。主治医に意見書を書いてもらえば、説得力がさらに増します。
合理的配慮の引き出し方
合理的配慮とは、障害のある方が他の方と同じように働けるよう、事業主が過重な負担にならない範囲で行う調整のことです。2024年4月から、民間企業にも合理的配慮の提供が法的義務となりました。
ME/CFSの方が申し出ることの多い配慮の例としては、勤務時間の短縮やフレックスタイムの適用、週1〜2日の在宅勤務、定期的な小休憩の確保(1時間に10分程度)、横になれる休憩スペースの利用、出張や残業の免除、通院のための時間確保などがあります。
配慮を申し出る際は、「これができないから免除してほしい」というネガティブな伝え方よりも、「この環境があれば、こういう成果を出し続けられます」というポジティブなフレーミングの方が、職場側の協力を引き出しやすくなります。
休職制度の活用と復職のステップ
症状が悪化して出勤が困難になった場合は、休職制度を利用して治療と回復に専念する判断も必要です。休職期間中は傷病手当金で生活費を確保しつつ、主治医と相談しながら段階的な復職を目指しましょう。
復職のタイミングは、「元通りの勤務ができるようになったとき」ではなく、「段階的な勤務を開始しても症状が大幅に悪化しない状態になったとき」が目安です。最初の2週間は半日勤務、次の2週間は6時間勤務というように、少しずつ負荷を上げていくリハビリ的なアプローチが再発防止に有効です。
復職後も、定期的に上司や産業医と面談の場を設け、業務量と体調のバランスを確認し続けることが、長期的な就労継続につながります。
相談窓口と支援ネットワーク
ME/CFSは情報そのものが少なく、「どこに相談すればいいのかわからない」という声が絶えません。一人で抱え込む前に、専門的な相談先とつながっておくことが、療養生活を支える土台になります。
難病相談支援センター
各都道府県・指定都市に設置されている難病相談支援センターでは、療養生活や医療、就労に関する相談を受け付けています。ME/CFSは2026年3月時点で日本の指定難病には含まれていませんが、相談自体は可能です。
ただし、ME/CFSに詳しい相談員がいるとは限りません。症状の概要や日常生活での困りごと、利用したい制度などをあらかじめ箇条書きにまとめてから連絡すると、やり取りがスムーズになります。
患者会・当事者コミュニティ
同じ疾患を持つ方同士のつながりは、制度情報の共有だけでなく、精神的な支えとしても大きな役割を果たします。日本ではNPO法人「筋痛性脳脊髄炎の会」などが活動しており、オンラインでの情報交換や交流会を開催しています。
体調が不安定で対面の集まりに参加しにくい方でも、SNSやオンラインフォーラムを通じて情報や経験を共有できます。孤立感を和らげるだけでなく、「この医療機関は理解がある」「この制度申請はこう進めた」といった実体験に基づく情報は、公式サイトには載っていない貴重なものです。
オンラインでの情報収集の注意点
ME/CFSに関する情報はインターネット上にも増えてきていますが、科学的根拠の乏しい「治療法」や高額なサプリメントの広告も混在しています。情報の信頼性を見極めるには、厚生労働省、国立精神・神経医療研究センター、日本医療研究開発機構(AMED)など公的機関の発信をまず確認し、個人の体験談は参考程度にとどめるのが安全です。
保健師
家族・介護者向けのサポート
患者を支える家族や介護者も、長期にわたるケアの負担から心身の不調をきたすことがあります。地域包括支援センターや市区町村の福祉相談窓口では、家族からの相談にも応じています。
家族に伝えておきたいのは、ME/CFSの「見た目は元気そうに見えるのに動けない」という特性です。「怠けている」「気持ちの問題だ」と誤解されると、患者と家族の双方が疲弊します。疾患に関する基本的な資料を家族と共有し、「体調の良い日と悪い日があること」「無理をすると悪化すること」を理解してもらうだけで、関係性は大きく改善します。
家族自身が疲れ切ってしまうと、患者への支援も成り立たなくなります。介護する側も、必要なときには遠慮なく周囲や専門機関にSOSを出してください。
慢性疲労症候群の治療法とセルフケア
医学的な治療アプローチ
ME/CFSの治療は、現れている個々の症状に対処する「対症療法」が中心です。
- 薬物療法:睡眠障害には少量の睡眠導入剤や低用量の三環系抗うつ薬、痛みには非ステロイド性消炎鎮痛薬、起立不耐症にはミドドリンなどの昇圧薬が用いられることがある。症状の組み合わせに応じて処方が調整される
- 認知行動療法(CBT):症状への対処能力を高め、活動と休息の配分を最適化するための心理療法。ME/CFSを「気の持ちよう」で治そうとするものではなく、限られたエネルギーを有効に使うための思考・行動パターンを身につけるアプローチ
- 漢方療法:補中益気湯や十全大補湯など、倦怠感や免疫機能の改善を目的に処方されるケースがある
「段階的運動療法(GET)」は海外のガイドラインで長く推奨されてきましたが、近年は「運動の強要がPEMを悪化させる」という患者からの報告を受けて見直しが進んでおり、英国NICEガイドライン(2021年改訂)ではGETの推奨が撤回されています。運動を取り入れる場合は、必ず主治医と相談のうえ、ごく軽いストレッチやウォーキングから慎重に始めてください。
理学療法士
日常生活でのセルフケア
医療機関での治療と並行して、日々の生活習慣を整えることが症状の安定に直結します。
睡眠については、毎日同じ時刻に就寝・起床するリズムを守ることが基本です。寝室は光と音を遮断し、就寝前のスマートフォンやPC使用は控えるなど、睡眠環境の質を上げる工夫も重要です。非回復性睡眠が続く場合は、主治医に睡眠薬の調整を相談してください。
食事は、抗炎症作用が期待できる食材(青魚、緑黄色野菜、ナッツ類など)を意識しつつ、消化に負担のかからない食事を規則正しく摂ることが望ましいとされています。調理が負担になる日のために、冷凍の作り置きや宅配食を活用するのも現実的な対策です。
ストレス管理には、マインドフルネス瞑想や呼吸法、日記をつけることによる感情の整理などが役立ちます。ただし、リラクゼーション法も「やりすぎ」るとエネルギーを消耗するため、短時間で切り上げる意識を持ってください。
活動記録をつける——自分だけの「取扱説明書」を作る
ペーシングを実践するうえで欠かせないのが、日々の活動と体調の記録です。「何をしたら翌日どうなったか」を2〜4週間記録し続けると、自分のエネルギー上限やPEMを引き起こしやすい活動パターンが見えてきます。
記録の方法はシンプルで構いません。ノートやスマートフォンのメモアプリに、その日の主な活動、活動時間、体調スコア(10段階など)、翌日の体調の変化を記入するだけで十分です。この記録は主治医への情報提供にも、障害年金の申請時にも役立ちます。
「記録をつけること自体が負担になる」という方もいます。その場合は、毎晩1行だけでも、あるいは体調の良い日にまとめて書くだけでも構いません。完璧を目指すより、続けることの方がはるかに価値があります。
よくある質問
慢性疲労症候群で障害年金は受け取れますか?
症状が重く、日常生活や就労に著しい支障がある場合、障害年金を受給できたケースは実際にあります。ポイントは診断書の記載内容です。「6ヶ月以上の強い疲労」という抽象的な記載ではなく、「一日のうち○時間は臥床が必要」「入浴は週○回が限度」「外出後は○日間動けなくなる」といった具体的な生活制限を主治医に伝え、診断書に反映してもらうことが受給につながる鍵です。手続きに不安がある場合は、障害年金に詳しい社会保険労務士への相談を検討してください。
慢性疲労症候群は完治しますか?
リハビリテーション医
慢性疲労症候群は指定難病ですか?
2026年3月時点で、ME/CFSは日本の指定難病には含まれていません。そのため、難病患者向けの医療費助成(特定医療費助成制度)は利用できません。ただし、指定難病に含まれていなくても、前述の自立支援医療制度や障害者手帳、障害年金など、別の制度で支援を受けられる可能性はあります。
周囲に病気を理解してもらえません。どうすればよいですか?
ME/CFSは「見た目が健康そうに見える」ために、家族や職場から理解を得にくい疾患です。口頭での説明だけでは伝わりにくい場合、主治医に病状説明書を書いてもらう、患者会が作成した啓発パンフレットを渡す、といった方法が効果的です。「信じてもらえない」というストレス自体が症状を悪化させることもあるため、理解のある人や当事者コミュニティとのつながりを先に確保し、精神的な安全地帯を持っておくことも大切です。

















